Májzsugor (májcirrhosis, májcirrózis)
 Milyen betegség a májzsugor?
Milyen betegség a májzsugor?
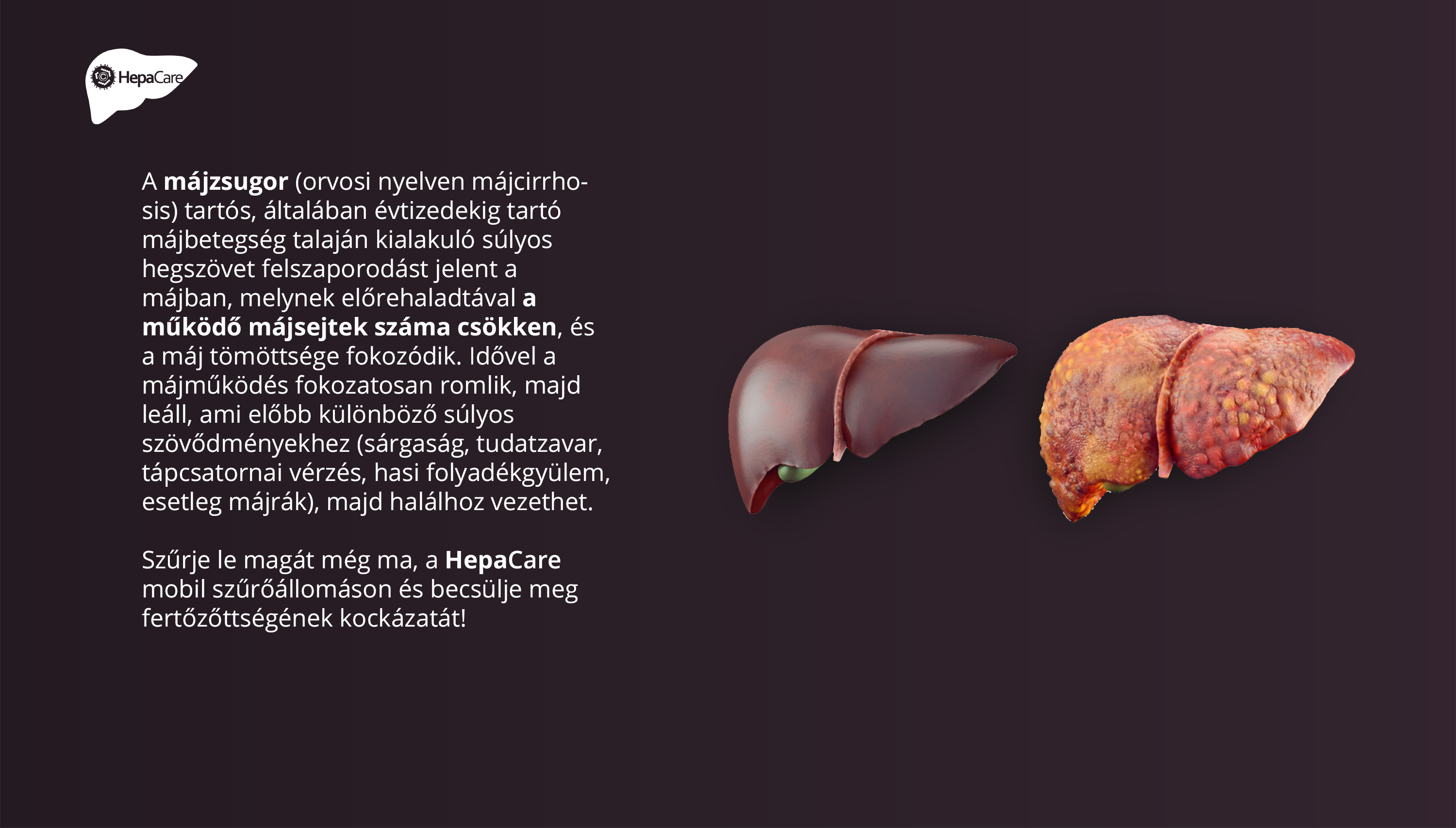
A májzsugor (orvosi nyelven májcirrhosis) tartós, általában évtizedekig tartó májbetegség talaján kialakuló súlyos hegszövet felszaporodást jelent a májban, melynek előrehaladtával a működő májsejtek száma csökken, és a máj tömöttsége fokozódik. Idővel a májműködés fokozatosan romlik, majd leáll, ami előbb különböző súlyos szövődményekhez (sárgaság, tudatzavar, tápcsatornai vérzés, hasi folyadékgyülem, esetleg májrák), majd halálhoz vezethet. A „zsugor” kifejezés nem a máj méretét jelöli, májzsugorban a máj lehet jóval nagyobb is, mint az egészséges, de a betegség végstádiumában legtöbbször valóban zsugorodás következik be.
Milyen okok vezetnek májzsugorhoz?
A májzsugorhoz vezető idült (hosszan tartó, krónikus) gyulladásos folyamatot sokféle károsító tényező kiválthatja, melyek közül Magyarországon a tartós, jelentős alkoholfogyasztás, az anyagcsere-betegségekhez (pl. cukorbetegség, zsíranyagcsere zavarai, magasvérnyomás-betegség) társuló májelzsírosodás, valamint az idült májgyulladást okozó vírusfertőzések (hepatitis B vírus fertőzés, hepatitis C vírus fertőzés) a leggyakoribbak. Ritkábban speciális immunfolyamatok, epeúti betegségek, vegyi anyagok (szerves oldószerek, festékek, permetező anyagok), egyes gyógyszerek károsítják a májat. További ritka okok lehetnek egyes öröklött anyagcsere-betegségek, valamint egyes szív- érrendszeri betegségek/állapotok. A májat károsító tényezők egymás hatását erősíthetik, így gyorsabban alakul ki a májzsugor és a májműködés-zavar. Ezért tilos valamennyi májbeteg számára az alkoholfogyasztás, és ezért szükséges valamennyi vírusos májgyulladás ellen nem védett májbeteg számára a hepatitis A vírus és a hepatitis B vírus elleni védőoltás (melyek nem májbetegek számára is ajánlottak).
Milyen tünetekkel jár a májzsugor?
A májzsugor korai szakasza nem jár érdemi tünetekkel. Nem jár kifejezett fájdalommal, de bizonytalan emésztési panaszokat, felhasi panaszokat esetleg okozhat. Előfordulhat gyengeség, fáradékonyság, rossz közérzet, teltségérzet, hányinger, étvágytalanság és fogyás is – de ezek általában nem jellegzetesek. A betegek nagy része a korai (többnyire több évig tartó) szakaszban nem fordul orvoshoz, ezért májbetegségére és annak okára sem derül fény – tehát a folyamatot lelassító (vagy akár visszafordító) kezelés sem történhet. A folyamat előrehaladtával vitaminhiány tünetei jelentkezhetnek: végtagzsibbadás, nyelvégés, bőrgyulladás, vérszegénység. Megkevesbedhet a szőrzet, hullhat a haj és sorvadnak az izmok. A férfiaknak megnő a mellük, miközben heréjük kisebbedik, csökken férfiasságuk és nemzőképességük is, arcvonásaik egyre nőiesebbek lesznek. A nőknek viszont csökken mellméretük, vérzési rendellenesség, meddőség léphet fel. A későbbiekben a mellkason, arcon pókláb rajzolatú apró erecskék, csillag alakú értágulatok jelenhetnek meg, a tenyerek vöröses színűek, a tenyér inai zsugorodhatnak. A sárgaság, a has vízgyülem által okozott megnövekedése (hasvízkór, ascites), a lábdagadás, a has bőrén áttűnő tág visszerek, a kézremegés, a feledékenység, a koncentráló/ítélőképesség romlása, az alvászavar, a zavart viselkedés, a tudatzavar, majd az eszméletlenné válás (kóma), és a vérzékenységi hajlam jelei már a májzsugor előrehaladott állapotát jelzik. Előfordul, hogy nyelőcső- vagy gyomorvérzés jelenti az első tünetet.
Milyen vizsgálatok szükségesek a májzsugor megállapításához?
A szokásos laboratóriumi vizsgálatokból a májzsugor nem mindig derül ki. Kórosak lehetnek a májfunkciós próbák (májenzimek), a vérkép vérszegénységet, illetve a vérlemezkék számának csökkenését mutathatja, megnyúlt lehet a véralvadást jellemző ún. prothrombin érték, emelkedett lehet a vérben az epefesték (bilirubin), csökkent lehet az albumin nevű vérfehérje mennyisége. Mindezek azonban a korai szakaszban lehetnek normálisak is. A hasi ultrahangvizsgálat a máj szerkezeti átépülését, keringési zavarát, esetleg hasi folyadékgyülemet jelezhet – de ezek sincsenek mindig jelen. Így korai stádiumban a májzsugor részben a májtömöttség speciális vizsgálatával (elasztográfia), részben speciális laboratóriumi vizsgálatokkal, illetve – amennyiben az nem elkerülhető – a májból történő mintavétellel állapítható meg. Utóbbi beavatkozásra ma már ritkán van szükség a diagnózis megállapításához – illetve egyes esetekben nem is végezhető el. Az előrehaladott májbetegségre jellemző típusos tünetek esetén a képalkotó vizsgálatok eredményei elegendőek lehetnek. Különböző vizsgálatok szükségesek a betegség okának felderítésére, és alkalmanként a kiváltó ok még részletes kivizsgálással sem állapítható meg. Előrehaladott esetekben gyomortükrözéssel állapítható meg, hogy láthatók-e vérzésveszélyt jelentő, kezelést igénylő tágult nyelőcső- vagy gyomorvénák.
Milyen kezelési lehetőségek vannak?
Az időben felfedezett májzsugor – a kiváltó ok megszüntetésével – általában jól egyensúlyban tartható, egyes esetekben javulás is lehetséges a máj megújuló képességének következtében. A jelentős májműködés-zavarral járó esetekben azonban az életkilátások rosszak.
A májzsugort kiváltó ok kezelése – amennyiben lehetséges – még előrehaladott májbetegség esetén is javulást (de legalábbis stabilizációt) eredményezhet. Ezért ez alapvető fontosságú. Alkohol fogyasztása akkor is tilos, ha nem (csak) alkohol okozta a májbetegséget. A májkárosító gyógyszerek/vegyszerek kerülendők. A vírusos májbetegségek (hepatitis B vírus fertőzés, hepatitis C vírus fertőzés) ma már jól kezelhetők, de kezelni szükséges/lehetséges az immunológiai eredetű májbetegségeket, az epeúti-, szív- érrendszeri- és egyes anyagcsere-betegségeket is. Hepatitis A és hepatitis B vírus fertőzés elleni a nem védettek vakcinálása szükséges, de más fertőzések (infuenza, pneumococcus) megelőzése, elkerülése, kialakulásuk esetén mielőbbi gyógyszeres kezelése is szükséges.
A tünetek enyhítésére is szükségesek lehetnek gyógyszerek: pl. a hasi folyadékgyülem csökkentésére vízhajtó, a méreganyagok felszaporodásának csökkentésére laktulóz és/vagy rifaximin. A vérzéskockázatot jelentő nyelőcső visszerek jelenléte esetén az erekre ható speciális gyógyszerek (pl. carvedilol, propranolol), vagy gyomortükrözéssel (esetleg radiológiai módszerrel) végzett visszér-zárás jönnek szóba. Fontos a megfelelő táplálkozás, kalória- és fehérjebevitel, a vitaminok használata, a csontsűrűség vizsgálaton alapuló csontanyagcsere javító kezelés: kalcium, D3 vitamin, esetleg egyéb speciális készítmény. Az egyéb betegségek kezelésekor kerülendők a májkárosító gyógyszerek.
Magát a májzsugort gyógyító készítmény nem áll rendelkezésre, de – a betegség előrehaladottsága, a várható életkilátások és a társbetegségek függvényében – megoldást jelenthet a májátültetés. Súlyos májműködés-zavar, illetve szövődmény jelentkezésekor kórházi kezelés lehet szükséges – ilyen esemény kapcsán a májátültetés lehetőségének mérlegelése a kezelőorvos feladata.
Milyenek az életkilátások májzsugor esetén?
A májzsugor legtöbbször meg nem gyógyítható folyamat, de a korai fázisban felismert, jól gondozott és kezelt betegek életminősége és munkavégző-képessége hosszú évekig közel normális, de legalább is megfelelő. Másrészt a késői, súlyos májműködés-zavarral járó állapot jelentkezése esetén az életkilátások és az életminőség korlátozottak. A májbetegek fogékonyak különböző fertőzésekre, mint pl. tüdőgyulladás, húgyúti fertőzések, hashártyagyulladás, nyelőcső gombásodás. Ezek életveszélyes állapotokat eredményezhetnek. A szintén közvetlenül életveszélyes szövődmény a nyelőcső-, vagy gyomorvérzés, a hasvízkór, a hasi folyadék befertőződése, a súlyos veseműködés-zavar, illetve az ún. májkóma (a felszaporodott méreganyagok miatt az agyi működések súlyos károsodása eszméletvesztéssel). A májzsugor májrák kialakulására is hajlamosít. Ezek a szövődmények az esetek jelentős részében kritikus állapothoz, halálhoz vezethetnek.
A májzsugor rosszabbodását nagymértékben le lehet lassítani. Fontos a károsító anyagok kerülése és a kiváltó okok kezelése. A megfelelő életvitel, az orvosi tanácsok következetes betartása, a folyamatos gyógyszeres kezelés mellett a végső szövődmények sokszor megelőzhetők, elháríthatók, vagy késleltethetők. A még nem kritikus állapotú betegeknél a folyamat előrehaladtával – bizonyos feltételek teljesülése esetén – lehetőség van májátültetésre, mellyel az 5 éves túlélés esélye ma már meghaladja a 80%-ot.